Schleimhautaufbau im Kryozyklus – künstlicher oder natürlicher Zyklus?
Der Kryozyklus (Frozen Embryo Transfer, FET) ist heute ein zentraler Bestandteil moderner Kinderwunschbehandlungen. Dabei wird ein zuvor eingefrorener Embryo in einem späteren Zyklus übertragen. Entscheidend für den Erfolg ist nicht nur die Embryonenqualität, sondern auch eine optimal vorbereitete Gebärmutterschleimhaut (Endometrium). Viele Patientinnen fragen sich daher: Ist ein künstlicher Zyklus besser – oder sollte man lieber den natürlichen Zyklus nutzen?
Die gute Nachricht: Beide Wege können erfolgreich sein. Welcher Ansatz sinnvoller ist, hängt von Zyklusregularität, Hormonstatus, medizinischer Vorgeschichte und individuellen Präferenzen ab.
Warum ist die Schleimhaut so wichtig?
Damit sich ein Embryo einnisten kann, muss das Endometrium:
- ausreichend aufgebaut sein
- hormonell passend vorbereitet werden
- zum richtigen Zeitpunkt „empfänglich“ sein (Implantationsfenster)
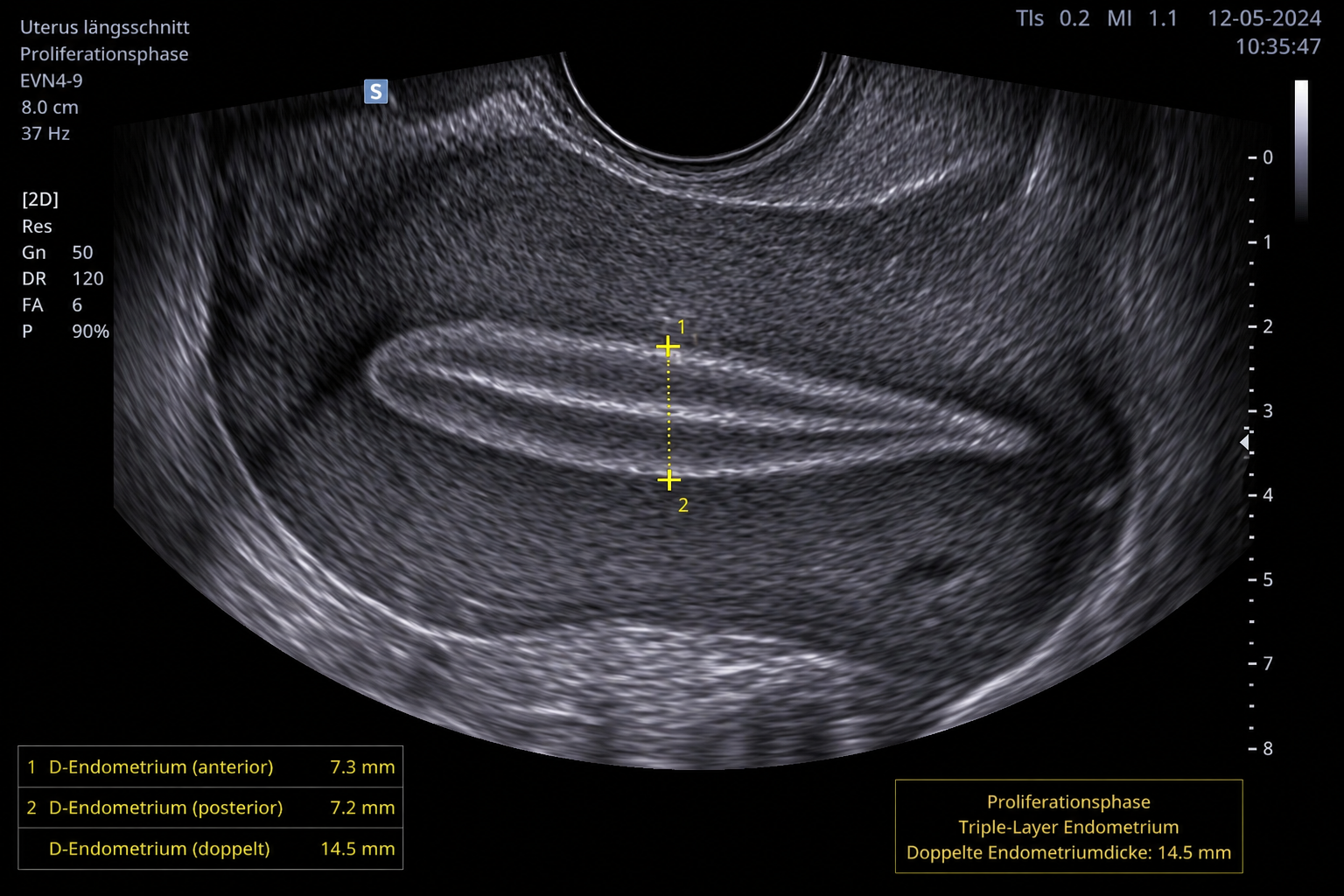
In der Praxis wird häufig eine Schleimhautdicke von ≥7 mm als günstiger Richtwert angesehen. Allerdings ist nicht nur die Dicke entscheidend – auch Struktur, Durchblutung und hormonelle Synchronisation spielen eine wichtige Rolle. Das bedeutet, daß auch bei Schleimhautdicken unter 7mm Schwangerschaften eintreten, jedoch eben mit geringerer Wahrscheinlichkeit.
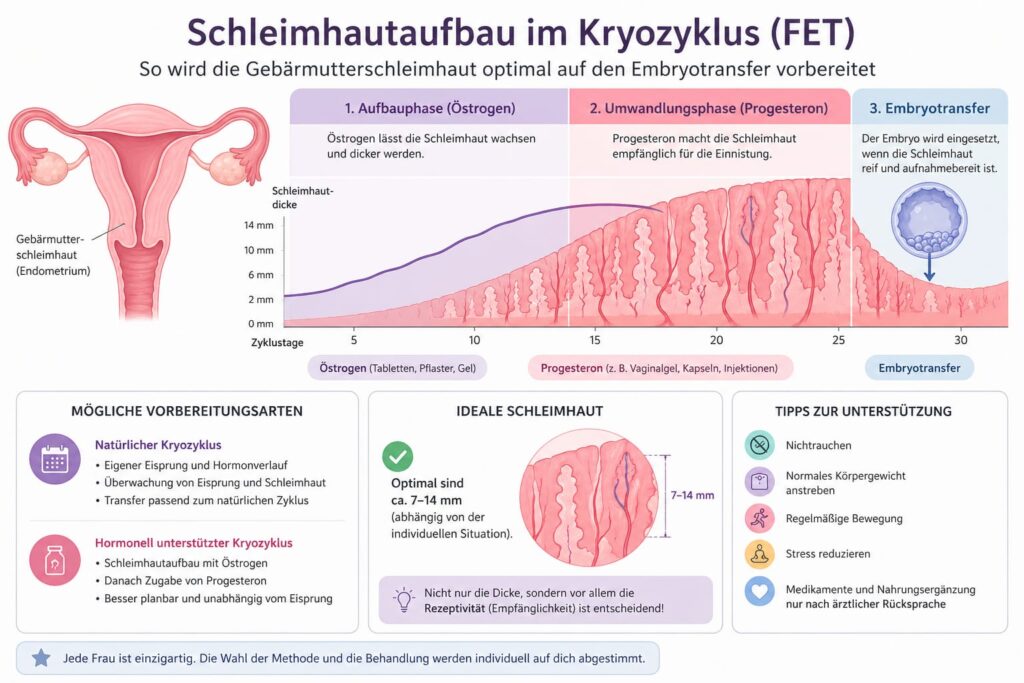
1. Der künstliche Kryozyklus (Hormonersatzzyklus)
Beim künstlichen Zyklus wird der Schleimhautaufbau medikamentös gesteuert:
- Östrogen (Tabletten, Pflaster oder Gel) baut die Schleimhaut auf
- anschließend Progesteron bereitet sie auf die Einnistung vor
- der Embryotransfer erfolgt exakt planbar
Vorteile
- sehr gut terminierbar
- unabhängig vom Eisprung
- ideal bei unregelmäßigen oder ausbleibenden Zyklen
- organisatorisch flexibel
Nachteile
- mehr Medikamente
- längere Einnahmedauer
- mögliche Nebenwirkungen (Kopfschmerzen, Spannungsgefühl, Übelkeit)
- höheres Risiko für Schwangerschaftshochdruck bzw. Präeklampsie im Vergleich zu natürlichen Zyklen in mehreren Studien
2. Der natürliche Kryozyklus
Hier nutzt man den körpereigenen Zyklus:
- das Follikelwachstum wird per Ultraschall kontrolliert
- der Eisprung wird spontan abgewartet oder mit hCG ausgelöst („modifiziert natürlicher Zyklus“)
- der Transfer wird passend zum Eisprung geplant
Vorteile
- weniger Medikamente
- physiologischere Hormonumgebung
- vorhandener Gelbkörper produziert natürliche Hormone
- in Studien teils bessere Geburtsraten und günstigere Schwangerschaftsverläufe
Nachteile
- mehr Monitoringtermine
- Transferzeitpunkt weniger flexibel
- nicht ideal bei sehr unregelmäßigem Zyklus
3. Leicht stimulierter natürlicher Zyklus
Eine Zwischenform ist der leicht stimulierte Zyklus:
- geringe Dosen Letrozol oder FSH
- Förderung eines dominanten Follikels
- Schleimhaut profitiert oft von körpereigenem Östrogen
- Eisprung kann gezielt ausgelöst werden
Besonders sinnvoll bei:
- spätem oder unzuverlässigem Eisprung
- dünner Schleimhaut im spontanen Zyklus
- schwankenden Zykluslängen
- Wunsch nach natürlicherem Vorgehen mit besserer Planbarkeit
Direkter Vergleich
| Kriterium | Künstlicher Zyklus | Natürlicher Zyklus | Leicht stimuliert |
| Planbarkeit | sehr hoch | mittel | gut |
| Medikamente | höher | gering | gering-mittel |
| Geeignet bei unregelmäßigem Zyklus | sehr gut | eingeschränkt | gut |
| Physiologie | geringer | hoch | hoch |
| Monitoring | wenig-mittel | höher | mittel |
| Schwangerschaftskomplikationen | tendenziell höher | günstiger | vermutlich günstig |
Was hilft beim Schleimhautaufbau?
Je nach Situation kommen zusätzlich infrage:
- Optimierung der Östrogendosis / Applikationsform
- vaginales oder transdermales Östrogen
- Behandlung von Vitamin-D-, Eisen- oder Schilddrüsenstörungen
- Bewegung, Nikotinstopp, Gewichtsoptimierung
- Behandlung chronischer Endometritis oder Polypen
- individualisierte Zusatztherapien in Einzelfällen
Wichtig: Nicht jede dünne Schleimhaut verhindert eine Schwangerschaft. Auch bei <7 mm sind Schwangerschaften möglich.
Meine Empfehlung
Bei regelmäßigem Eisprung bevorzugen viele Zentren heute zunehmend den natürlichen oder modifiziert natürlichen Kryozyklus, da dieser physiologischer ist und möglicherweise bessere maternale Ergebnisse bietet.
Bei unregelmäßigen Zyklen, PCOS, Amenorrhoe oder logistischer Notwendigkeit bleibt der künstliche Zyklus weiterhin eine sehr gute und bewährte Option.
Entscheidend ist daher nicht „welcher Zyklus generell besser ist“, sondern welcher Zyklus zu Ihrer individuellen Situation passt.
Persönliche Beratung
Als erfahrener Reproduktionsmediziner begleite ich Patientinnen individuell bei der Planung ihres Kryozyklus und der Auswahl des passenden Protokolls.
Dabei berücksichtige ich:
- Zyklusmuster
- frühere Kryoversuche
- Schleimhautentwicklung
- Hormonwerte
- persönliche Terminwünsche
Quellen
- Polyzos NP et al. Endometrial preparation protocols for frozen embryo transfer: risk assessment and individualized management. Human Reproduction. 2025.
- Liu X et al. Natural cycle versus hormone replacement therapy as preparation for frozen embryo transfer (COMPETE Trial). PLOS Medicine. 2025.
- Ho VNA et al. Livebirth rate after one frozen embryo transfer in ovulatory women. The Lancet. 2024.
- ESHRE Guidelines – Reproductive Medicine Recommendations.
- Tyagitha GA et al. Comparison of natural versus artificial cycles for endometrial preparation prior to frozen embryo transfer. 2024.
Dr. Peet, 26.04.20