Lutealphasen-Unterstützung bei Kinderwunschbehandlungen (ART)
Wenn eine Schwangerschaft durch Methoden wie IVF oder ICSI erreicht werden soll, spielt eine oft unterschätzte Phase eine entscheidende Rolle: die Lutealphase – also die Zeit nach dem Eisprung. In dieser Phase wird der Körper darauf vorbereitet, eine Schwangerschaft aufzubauen und zu erhalten.
Dieser Artikel erklärt, warum diese Phase bei Kinderwunschbehandlungen besonders unterstützt werden muss und welche Möglichkeiten es gibt.
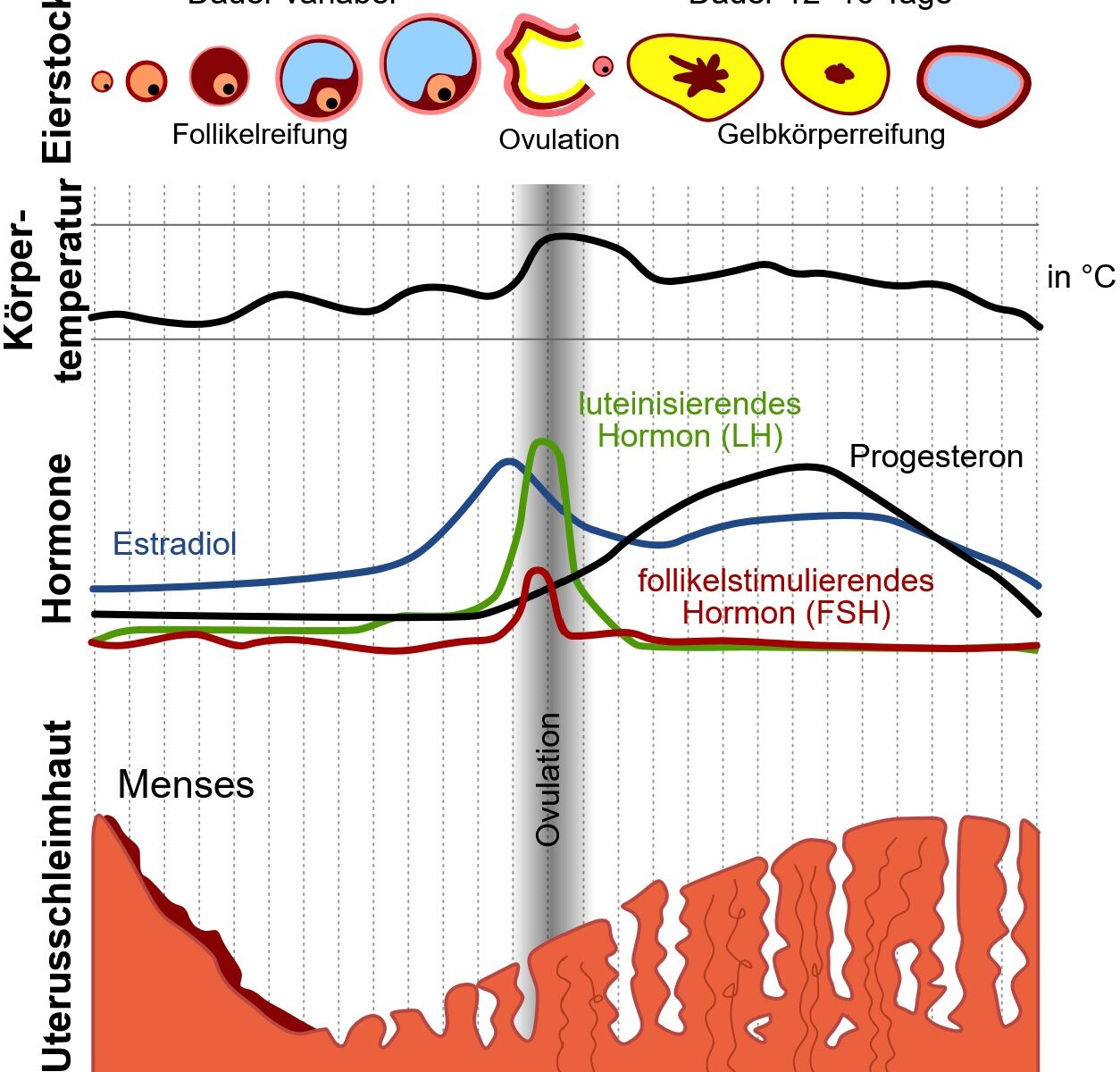
🧬 Was ist die Lutealphase – und warum ist sie so wichtig?
Nach dem Eisprung bildet sich im Eierstock der sogenannte Gelbkörper (Corpus luteum). Dieser produziert das Hormon Progesteron, das:
- die Gebärmutterschleimhaut vorbereitet
- die Einnistung eines Embryos ermöglicht
- eine frühe Schwangerschaft stabilisiert
👉 Ohne ausreichend Progesteron kann sich ein Embryo nicht richtig einnisten.
⚠️ Warum ist die Lutealphase bei IVF/ICSI gestört?
Bei natürlichen Zyklen reguliert der Körper die Hormonproduktion selbst.
Bei Kinderwunschbehandlungen wird jedoch gezielt in diesen Prozess eingegriffen:
Typische Ursachen für eine gestörte Lutealphase:
- Hormonstimulation verändert die natürliche Regulation
- Auslösen des Eisprungs durch Medikamente
- Entnahme von Eizellen beeinflusst den Gelbkörper
- Unterdrückung körpereigener Hormone
👉 Ergebnis: Zu wenig Progesteron → geringere Schwangerschaftschancen
💊 Was bedeutet „Lutealphasen-Support“?
Unterstützung der Lutealphase bedeutet:
👉 Zufuhr von Hormonen, um die Bedingungen für eine Schwangerschaft zu verbessern
Das Hauptziel:
- stabile Gebärmutterschleimhaut
- optimale Bedingungen für die Einnistung
🧪 Welche Medikamente werden eingesetzt?
1. Progesteron (Standardtherapie)
- wichtigste Behandlung
- Anwendung:
- vaginal (häufigste Form)
- als Spritze
- seltener als Tablette
👉 Goldstandard in nahezu allen IVF-Zyklen
2. hCG (humanes Choriongonadotropin)
- stimuliert den Gelbkörper zur Progesteronproduktion
- wird heute seltener genutzt
⚠️ Nachteil:
- erhöht Risiko für das Ovarielles Hyperstimulationssyndrom
3. GnRH-Agonisten
- neuere Strategie
- unterstützen indirekt die Hormonproduktion
👉 Noch nicht Standard, aber vielversprechend
4. Kombinationstherapien
- z. B. Progesteron + andere Hormone
- aktuell Gegenstand der Forschung
⏱️ Wann beginnt und endet die Unterstützung?
- Beginn: meist am Tag der Eizellentnahme oder kurz danach
- Dauer:
- bis zum Schwangerschaftstest
- bei Schwangerschaft oft bis zur 8.–10. Woche
👉 Danach übernimmt die Plazenta die Hormonproduktion
🔍 Was sagt die aktuelle Forschung?
Der Artikel fasst den neuesten Stand zusammen:
✔️ Gut belegt:
- Progesteron ist unverzichtbar
- vaginale Anwendung ist effektiv und gut verträglich
❓ Noch offen:
- optimale Dosierung
- individuelle Anpassung je nach Patientin
- Nutzen zusätzlicher Medikamente
📈 Trend:
👉 Personalisierte Therapie wird immer wichtiger
(z. B. Anpassung an Hormonwerte)
🧠 Warum ist das für Patientinnen wichtig?
Viele denken, der wichtigste Teil sei die Befruchtung im Labor.
Aber:
👉 Die Einnistung ist genauso entscheidend – und dafür ist die Lutealphase verantwortlich.
Eine gute Unterstützung kann:
- Schwangerschaftsraten verbessern
- Fehlgeburtsrisiko senken
- Behandlungserfolg erhöhen
❤️ Fazit für den Patientenblog
- Die Lutealphase ist entscheidend für den Erfolg einer IVF/ICSI
- Durch die Behandlung ist sie oft „geschwächt“
- Deshalb wird sie gezielt hormonell unterstützt
- Progesteron ist der wichtigste Baustein
- Forschung geht in Richtung individuell angepasster Therapien
👉 Kurz gesagt:
Auch wenn der Embryo perfekt ist – ohne die richtige hormonelle Umgebung kann keine Schwangerschaft entstehen.
Dr. Peet, April 2026
Quelle:
Luteal phase support in assisted reproductive technology.
Garg A, Zielinska AP, Yeung AC, Abdelmalak R, Chen R, Hossain A, Israni A, Nelson SM, Babwah AV, Dhillo WS, Abbara A.Nat Rev Endocrinol. 2024 Mar;20(3):149-167. doi: 10.1038/s41574-023-00921-5. Epub 2023 Dec 18.PMID: 38110672