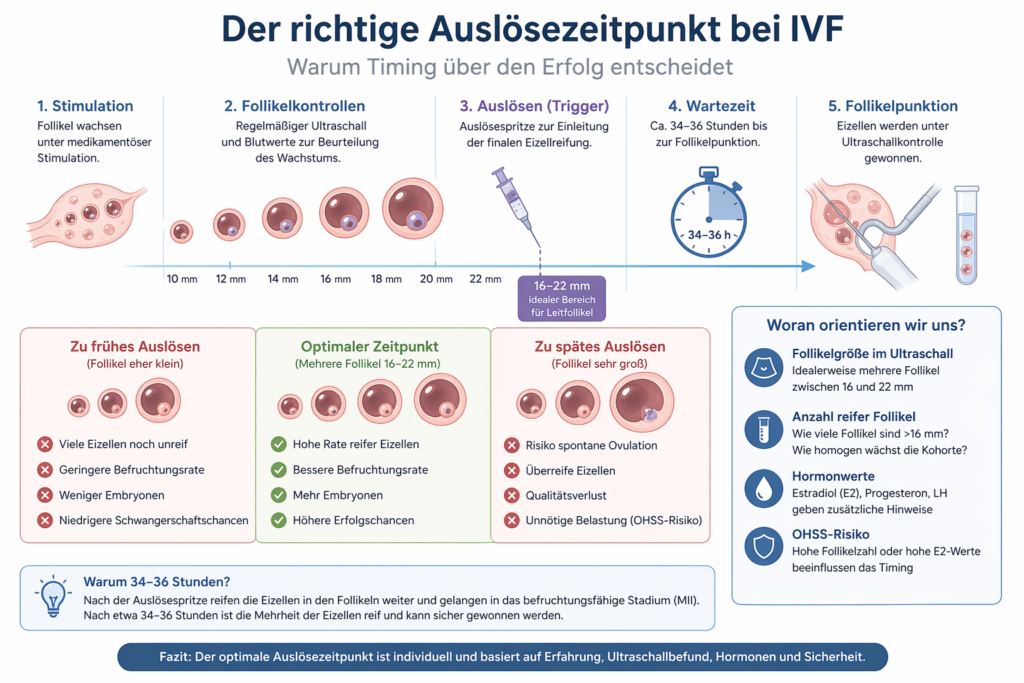
Der richtige Auslösezeitpunkt bei IVF: Warum das Timing entscheidend ist
Bei einer IVF- oder ICSI-Behandlung spielt nicht nur die Qualität der Medikamente oder die Anzahl der Follikel eine Rolle – entscheidend ist auch der richtige Zeitpunkt für die Auslösespritze. Viele Patientinnen fragen sich: Wann wird ausgelöst? Warum wartet man manchmal noch einen Tag? Kann man zu früh oder zu spät auslösen?
Die Antwort ist klar: Das Timing der finalen Eizellreifung gehört zu den wichtigsten Erfolgsfaktoren einer IVF-Behandlung.
Was bedeutet „Auslösen“ überhaupt?
Mit der sogenannten Auslösespritze wird die letzte Reifung der Eizellen eingeleitet. Meist erfolgt dies mit:
- hCG-Präparaten (z. B. Ovitrelle®)
- GnRH-Agonisten (z. B. Decapeptyl®)
- oder als Dual Trigger (Kombination beider Verfahren)
Etwa 34–36 Stunden später erfolgt dann die Follikelpunktion. Dieses Zeitfenster ist seit Jahren klinischer Standard, wird heute jedoch zunehmend individualisiert. (pmc.ncbi.nlm.nih.gov)
Warum ist der Zeitpunkt so wichtig?
Zu frühes Auslösen
Wird zu früh ausgelöst, können viele Eizellen noch unreif sein. Folgen:
- geringere Zahl reifer Eizellen
- niedrigere Befruchtungsrate
- weniger Embryonen
- reduzierte Schwangerschaftschancen
Zu spätes Auslösen
Wird zu spät ausgelöst, steigt das Risiko für:
- spontane Ovulation vor Punktion
- Überreife einzelner Eizellen
- Qualitätsverlust
- Beschwerden durch stark vergrößerte Ovarien
Deshalb ist der optimale Zeitpunkt ein individuelles biologisches Zeitfenster.
Woran orientieren wir uns in der Praxis?
1. Follikelgröße im Ultraschall
Der wichtigste Parameter ist die Größe der führenden Follikel.
Aktuelle Daten und Leitlinien nennen häufig:
- mehrere Follikel zwischen 16–22 mm
- mindestens drei Follikel ab etwa 17 mm
- kleinere Follikel enthalten häufiger unreife Eizellen (pmc.ncbi.nlm.nih.gov)
Eine große Analyse zeigte zudem, dass Follikel 12–19 mm am Trigger-Tag besonders häufig reife Eizellen liefern. (Frontiers)
2. Anzahl reifer Follikel
Es geht nicht nur um einen großen Follikel, sondern um das Gesamtbild:
- Wie viele Follikel sind >16 mm?
- Wie homogen wächst die Kohorte?
- Bringt ein zusätzlicher Tag mehr reife Eizellen?
3. Hormonwerte
Je nach Situation helfen Blutwerte bei der Entscheidung:
- Estradiol (E2)
- Progesteron
- LH
Ein vorzeitiger Progesteronanstieg kann Einfluss auf Transferstrategie und Timing haben. (sciencedirect.com)
4. Risiko einer Überstimulation (OHSS)
Bei sehr vielen Follikeln oder hohen Estradiolwerten wird häufig angepasst:
- früherer Trigger
- GnRH-Agonist Trigger
- Freeze-all-Konzept
GnRH-Agonist Trigger senkt das OHSS-Risiko deutlich. (sciencedirect.com)
Was sagen aktuelle Studien?
Eine große aktuelle Untersuchung mit über 59.000 IVF-Zyklen zeigte, dass der optimale Abstand zwischen Trigger und Punktion je nach Trigger-Art variieren kann. Die Autoren fanden Unterschiede zwischen hCG- und GnRH-Agonist-Triggern und sprechen für eine individualisierte Planung statt starrer Standardschemata. (pmc.ncbi.nlm.nih.gov)
Neuere Reviews zeigen außerdem:
- Dual Trigger kann in ausgewählten Fällen hilfreich sein
- nicht jede Patientin profitiert vom gleichen Triggerprotokoll
- Individualisierung verbessert häufig Eizellreife und Ausbeute (Frontiers)
Häufige Fragen von Patientinnen
„Warum wurde mein Trigger verschoben?“
Weil ein zusätzlicher Tag mehrere Follikel in den reifen Bereich bringen kann.
„Warum wurde schon ausgelöst, obwohl manche Follikel klein waren?“
Weil man immer zwischen weiterem Wachstum und Risiko des Überreifens bzw. spontaner Ovulation abwägen muss.
„Kann man im Ultraschall sehen, ob die Eizellen reif sind?“
Nicht direkt. Die Reife wird nur indirekt über Größe, Wachstumsmuster und Hormone abgeschätzt.
Unsere Einschätzung in der Kinderwunschpraxis
Ein guter IVF-Zyklus folgt nicht dem Kalender, sondern der individuellen Reaktion der Eierstöcke. Erfolgreiche Stimulation bedeutet:
- engmaschige Kontrollen
- flexible Dosierungsanpassung
- präziser Triggerzeitpunkt
- sichere Punktion im optimalen Zeitfenster
Gerade hier zeigt sich die Erfahrung eines spezialisierten Kinderwunschzentrums.
Fazit
Der richtige Auslösezeitpunkt bei IVF ist einer der wichtigsten Schritte der gesamten Behandlung.
- Zu früh = mehr unreife Eizellen
- Zu spät = Risiko von Ovulation oder Qualitätsverlust
- Optimal = individuell abgestimmt auf Follikelwachstum, Hormone und Sicherheit
Nicht jeder Zyklus braucht denselben Tag – aber jeder Zyklus braucht das richtige Timing.
Literatur
- Enatsu N et al. Optimal timing for triggering oocyte maturation during IVF cycles varies between GnRH agonist and hCG use. Fertil Steril Reports. 2025. (pmc.ncbi.nlm.nih.gov)
- Kobanawa M et al. Predicting the optimal timing for triggering in controlled ovarian stimulation. 2025. (pmc.ncbi.nlm.nih.gov)
- Abbara A et al. Follicle Size on Day of Trigger Most Likely to Yield a Mature Oocyte. Front Endocrinol. 2018. (Frontiers)
- Beebeejaun Y et al. Triggering oocyte maturation in IVF: systematic review and meta-analysis. Fertil Steril. 2025. (sciencedirect.com)
- Riobó A et al. Dual triggering for final oocyte maturation: A narrative review. Front Endocrinol. 2025. (Frontiers)